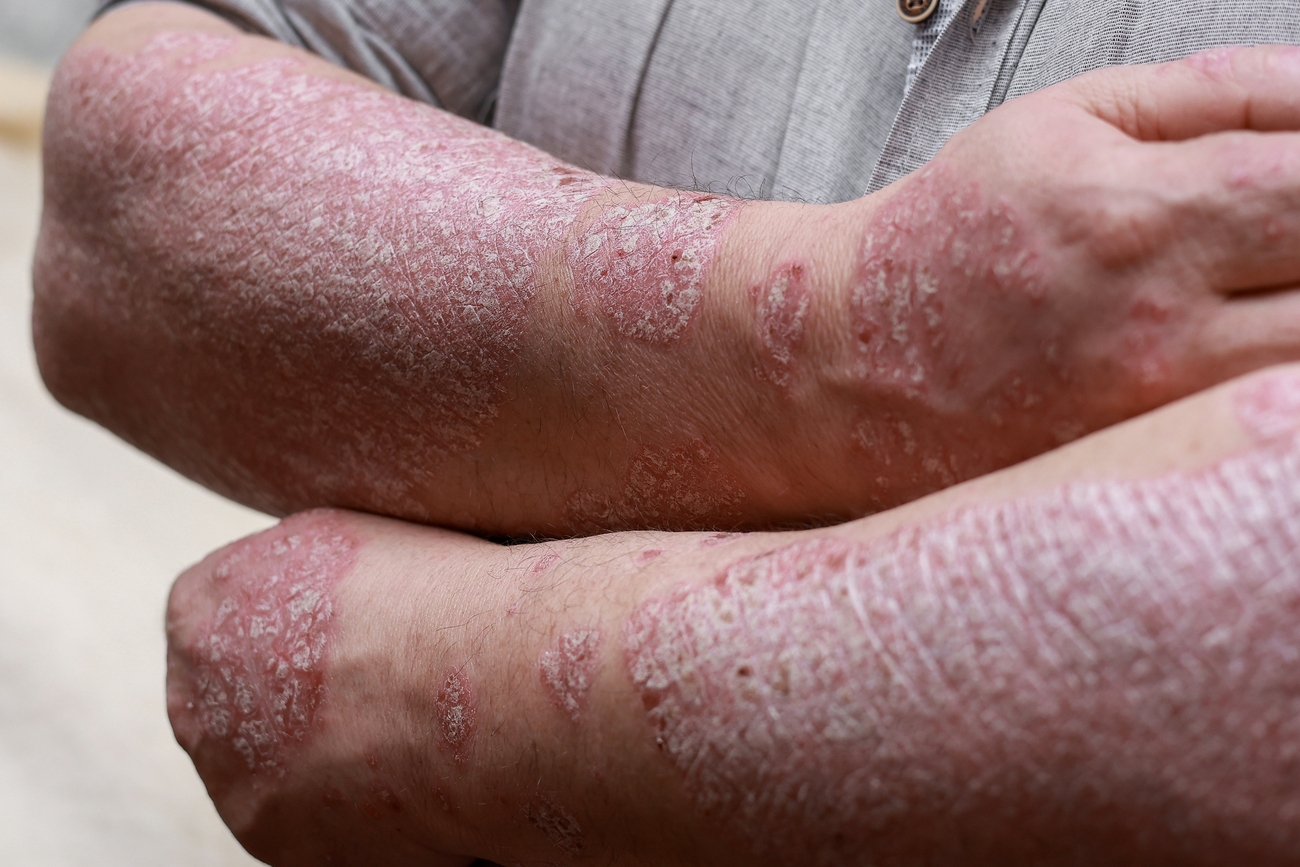
Cuando aparecen manchas rojas, picor y zonas que se descaman, es común dudar entre dos diagnósticos frecuentes. Entender las Diferencias entre psoriasis y eccema: cómo reconocerlas en la piel ayuda a describir mejor lo que se ve y lo que se siente, y a buscar orientación dermatológica con información clara, algo especialmente útil en Panamá, donde el calor, la humedad y ciertos irritantes cotidianos pueden empeorar brotes.
Psoriasis y eczema (eccema) comparten que son enfermedades inflamatorias, pero suelen comportarse distinto en su forma, su ubicación y sus síntomas. La apariencia de las placas, el tipo de escamas y la presencia de vesículas o supuración dan pistas importantes.
¿Qué es la psoriasis y qué es el eccema?
Características principales de la psoriasis
La psoriasis es una autoimmune condition en la que el sistema inmunitario mantiene una inflamación crónica que acelera el recambio de la piel. En términos simples, los queratinocitos se multiplican mucho más rápido de lo habitual y se acumulan en la superficie.
Lo típico es ver placas elevadas, bien delimitadas, rojizas, con escamas gruesas de tono plateado. En la plaque psoriasis (la variante más frecuente) los bordes suelen estar claramente demarcados y a menudo aparece un patrón más bien simétrico en el cuerpo.
Características principales del eccema o dermatitis atópica
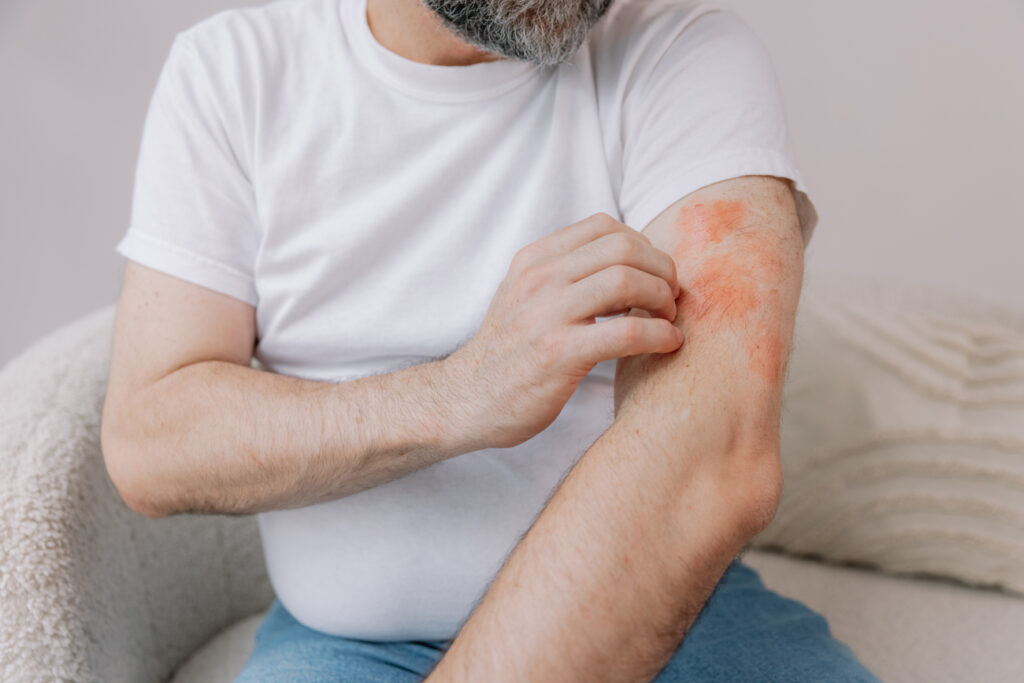
El eccema o dermatitis atópica se relaciona con una skin barrier dysfunction, donde la barrera cutánea no retiene bien la humedad y deja pasar irritantes con mayor facilidad. Es parte de la atopic triad junto con asma y rinitis alérgica, y suele existir predisposición familiar.
En comparación con la psoriasis, las lesiones tienden a ser más difusas y con límites menos nítidos. En brotes agudos puede haber inflamación intensa, enrojecimiento y vesículas que se rompen, con exudación, costras y, si el rascado se vuelve constante, liquenificación (piel engrosada y áspera).
Diferencias visuales entre psoriasis y eccema: placas, escamas y lesiones
Aspecto de las placas en psoriasis vs eccema
En psoriasis, las placas suelen ser:
- Elevadas.
- Bien circunscritas (bordes nítidos).
- Con una superficie cubierta por escamas adherentes.
- Con un rojo más uniforme en la base.
En eccema, la piel se ve:
- Menos “en placa” y más irregular.
- Con bordes mal delimitados.
- Con enrojecimiento variable, a veces con zonas húmedas en fases agudas.
- Con signos del rascado (excoriaciones) cuando el prurito domina.
Tipo de descamación y costras características
La descamación de la psoriasis forma escamas gruesas, plateadas y adherentes que pueden desprenderse en láminas. Este aspecto se explica por el exceso de queratinocitos que no completan su maduración normal.
En eccema, la sequedad puede causar escamas finas, pero lo más orientador es la tendencia a hacer vesículas y luego supuración y costras. En brotes prolongados puede verse liquenificación en zonas rascadas. La National Eczema Association describe estos hallazgos como característicos de la dermatitis atópica.
Localización típica: dónde aparece cada condición
Zonas frecuentes de psoriasis: codos, rodillas y cuero cabelludo
La psoriasis suele preferir extensor areas (zonas extensoras), donde hay más roce y presión:
- Codos (especialmente la parte posterior).
- Rodillas (zona anterior).
- Cuero cabelludo, con placas que pueden pasar la línea del cabello hacia la frente o el cuello.
También puede afectar región lumbar y uñas. En algunos casos se ve en palmas y plantas, con presentación más difícil de manejar.
Áreas típicas del eccema: pliegues de codos y manos
El eccema suele aparecer en flexural areas (pliegues), donde la piel se irrita con sudor y fricción:
- Pliegues de los codos.
- Cuello, muñecas y tobillos en patrones flexurales.
Las manos son un sitio frecuente, sobre todo cuando hay dermatitis de contacto o dishidrótica: dedos, espacios interdigitales y palmas pueden mostrar fisuras, descamación y vesículas.
Síntomas diferenciadores: prurito, inflamación y otros signos
Intensidad del picor en cada condición
El prurito suele marcar la diferencia:
- En eccema, la comezón suele ser intensa, persistente y muchas veces el síntoma que más afecta el descanso.
- En psoriasis, puede haber picor, pero con frecuencia es más leve; también se describen ardor o dolor en placas activas.
Vesículas, ampollas y supuración en eccema
En eccema agudo son comunes pequeñas ampollas o vesículas con líquido claro. Se rompen con facilidad, aparece exudación y luego costras.
Ese “ciclo” (vesículas, supuración, costras y luego descamación) es mucho más típico del eccema que de la psoriasis, donde predominan placas secas y escamosas.
Tipos de psoriasis y sus presentaciones específicas
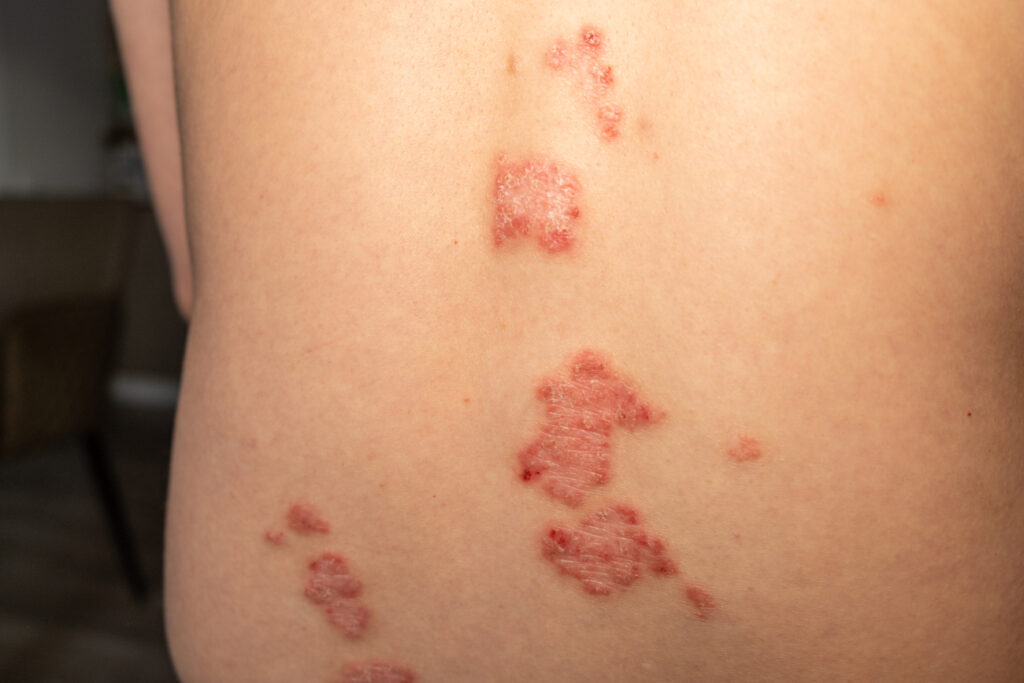
Psoriasis en placas: la forma más común
La plaque psoriasis representa cerca del 80% de los casos. Se ve como placas elevadas, bien definidas, con escamas plateadas gruesas. Pueden ser pequeñas o cubrir áreas amplias.
Un dato clásico es el signo de Auspitz: al raspar suavemente la escama pueden aparecer puntitos de sangrado. No siempre se busca en casa, pero es una pista clínica útil para diferenciarla de otras dermatitis.
Psoriasis inversa y pustular: variantes menos frecuentes
La inverse psoriasis aparece en pliegues (axilas, ingles, bajo el pecho). Allí se ve más lisa, roja y brillante, con poca o ninguna escama por la humedad del área. Esta localización se confunde con eccema con facilidad.
La pustular psoriasis muestra pústulas estériles sobre piel roja. Puede ser localizada (palmas y plantas) o generalizada, y suele requerir evaluación rápida. Research published in the Journal of the American Academy of Dermatology confirms estas variantes requieren enfoques terapéuticos específicos.
Factores desencadenantes y causas subyacentes
Triggers de la psoriasis: estrés y factores ambientales
En psoriasis, los triggers más conocidos incluyen:
- Estrés, que puede activar mediadores inflamatorios y empeorar brotes.
- Infecciones (las estreptocócicas pueden asociarse a psoriasis guttata).
- Traumatismos de la piel (fenómeno de Koebner).
- Medicamentos como betabloqueadores o litio.
- Clima frío y sequedad; en Panamá, los cambios entre aire acondicionado y calor exterior también pueden irritar la piel.
Desencadenantes del eccema: alergenos y disfunción de barrera cutánea
En eccema, la skin barrier dysfunction facilita la entrada de alergenos e irritantes:
- Alérgenos: ácaros del polvo, polen, caspa animal; en niños, algunos alimentos pueden influir.
- Irritantes: jabones fuertes, detergentes, fragancias, telas sintéticas.
- Sudor, cambios de temperatura y resequedad.
Studies from the International Journal of Molecular Sciences demuestran cómo estos factores alteran la función de barrera cutánea y sostienen la inflamación.
Complicaciones asociadas: cuándo preocuparse
Artritis psoriásica y dolor articular
La psoriatic arthritis puede afectar alrededor del 30% de quienes tienen psoriasis. Puede presentarse como joint pain, rigidez matutina, articulaciones hinchadas y, si progresa, daño permanente.
La joint inflammation puede aparecer antes, al mismo tiempo o después de las lesiones en piel. Identificarla temprano cambia el pronóstico funcional.
Infecciones secundarias en eccema
En eccema, la piel con supuración y costras se infecta con mayor facilidad, especialmente por Staphylococcus aureus. Señales: más calor, más enrojecimiento, dolor que aumenta y secreción purulenta.
Existe también el riesgo de eccema herpeticum por virus herpes simple, una complicación seria que requiere atención inmediata. En pliegues húmedos puede haber también infección fúngica.
Opciones de tratamiento: diferencias terapéuticas
Tratamientos específicos para psoriasis: fototerapia y biológicos
En psoriasis moderada a severa, la fototerapia (phototherapy) con UVB de banda estrecha ayuda a disminuir la proliferación de queratinocitos y a modular la immune response local.
En tratamiento tópico se incluyen corticoides y vitamin D analogs (derivados relacionados con vitamina D3), entre otros.
Para casos severos, los biologics o biologic medications se dirigen a vías concretas de inflamación (como TNF-alfa e interleucinas). Requieren seguimiento médico estrecho.
Manejo del eccema: emolientes y dermocorticoides
En eccema, la base es reparar la barrera cutánea con emolientes y moisturizers varias veces al día, sobre todo tras el baño, para reducir resequedad y brotes.
Los dermocorticoides son el principal antiinflamatorio en brotes. La potencia se ajusta a la zona y a la severidad: bajas potencias en cara y pliegues; potencias mayores en extremidades cuando hay lesiones resistentes, siempre con control profesional.
Cuándo acudir al dermatólogo: señales de alarma
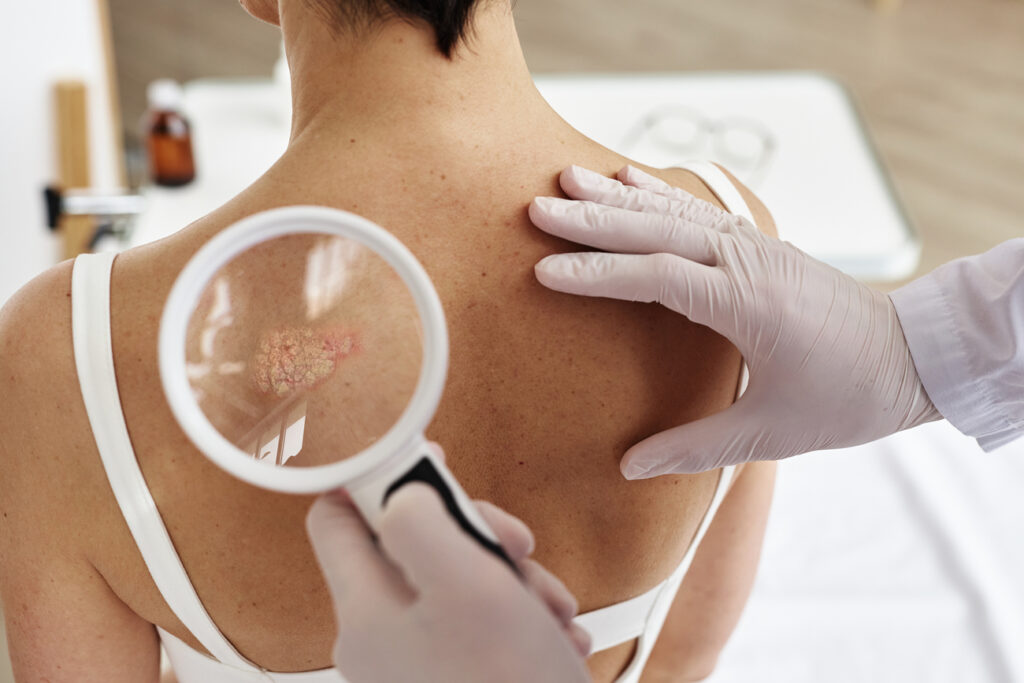
Conviene consultar si las lesiones no mejoran tras 2 a 3 semanas de cuidados básicos, si el prurito interrumpe el sueño o si la inflamación se expande con rapidez.
Se requiere atención sin demora ante fiebre, secreción purulenta, dolor importante o empeoramiento brusco del enrojecimiento. En psoriasis, también importa consultar si hay joint pain persistente, cambios ungueales o lesiones que cubren más del 10% de la superficie corporal. According to dermatological guidelines from the American Academy of Dermatology, el diagnóstico temprano y el manejo apropiado mejoran el pronóstico de ambas condiciones.
En psoriasis moderada a severa también puede existir asociación con metabolic syndrome, por lo que la evaluación integral ayuda a detectar comorbilidades cardiovasculares y metabólicas.
FAQ: preguntas frecuentes sobre psoriasis y eccema
¿Cómo se distinguen rápido la psoriasis y el eccema en casa?
La psoriasis suele formar placas bien delimitadas con escamas plateadas y ubicarse en codos, rodillas o cuero cabelludo. El eccema tiende a picar más, aparece en pliegues y puede presentar vesículas, supuración y costras. Aun con estas pistas, el diagnóstico definitivo lo confirma un profesional.
¿El picor siempre significa eccema?
No. El eccema suele causar prurito más intenso y constante, pero la psoriasis también puede picar o arder. Si el picor se acompaña de vesículas, exudación y costras, orienta más hacia dermatitis.
¿Puede haber psoriasis en pliegues y parecer eccema?
Sí. La inverse psoriasis aparece en axilas e ingles con lesiones rojas, lisas y brillantes, con poca descamación. Esa presentación se confunde con eccema u otras dermatitis, y por eso la evaluación dermatológica es clave.
¿Qué señales sugieren artritis psoriásica?
Rigidez matutina, inflamación de dedos (a veces en “salchicha”), dolor articular persistente y limitación de movimiento. También pueden coexistir cambios en uñas. Estos datos justifican consulta temprana.
¿Por qué las manos se afectan tanto con eccema?
Las manos se exponen a jabones, detergentes, alcoholes y fricción frecuente. En personas con skin barrier dysfunction, esas agresiones disparan inflamación, fisuras, descamación y, en ocasiones, vesículas.
¿El clima de Panamá puede empeorar estos brotes?
Sí. El sudor, la humedad y los cambios bruscos entre calor y aire acondicionado pueden irritar la piel. En eccema, el sudor suele aumentar el prurito; en psoriasis, el estrés térmico y la irritación por fricción pueden actuar como triggers.
¿Se pueden tener psoriasis y eccema al mismo tiempo?
Puede ocurrir que una persona tenga más de una condición cutánea o que existan solapamientos clínicos. Cuando la presentación es mixta o no responde a lo habitual, el dermatólogo puede ajustar el diagnóstico y el tratamiento.
Identificar si predominan placas con escamas o lesiones con vesículas y costras orienta, pero no sustituye la valoración médica. Con una descripción clara de la localización, el tipo de descamación, el prurito y los triggers, la consulta se vuelve más efectiva y el manejo se ajusta mejor a cada piel. Diferencias entre psoriasis y eccema: cómo reconocerlas en la piel.